Poradniki i aktualności
W naszych poradnikach przeczytasz, co eksperci kampanii mówią o różnych kwestiach związanych z ciałozmiennością.
Brakuje Ci treści na jakiś temat?
W naszych poradnikach przeczytasz, co eksperci kampanii mówią o różnych kwestiach związanych z ciałozmiennością.
Brakuje Ci treści na jakiś temat?

Monika Majcher

REGULAMIN KONKURSU
§1. POSTANOWIENIA OGÓLNE
Organizatorem konkursu jest Heima Studio Monika Majcher, z siedzibą w Warszawie, NIP: 537 210 07 81, zwana dalej „Organizatorem”.
Konkurs prowadzony jest na profilu @cialozmienna w serwisie Instagram.
Konkurs nie jest sponsorowany, prowadzony, administrowany ani związany z serwisem Instagram w żaden sposób. Instagram nie ponosi odpowiedzialności za jego przebieg.
Konkurs odbywa się zgodnie z niniejszym regulaminem, który dostępny jest poprzez link w bio profilu @cialozmienna w okresie trwania konkursu.
§2. WARUNKI UCZESTNICTWA
Uczestnikiem konkursu może być każda pełnoletnia osoba fizyczna zamieszkała na terenie Polski, posiadająca publiczne konto na Instagramie.
W konkursie nie mogą brać udziału pracownicy Organizatora ani członkowie ich najbliższej rodziny.
Warunkiem udziału w konkursie jest zaakceptowanie niniejszego regulaminu oraz wykonanie zadania konkursowego określonego w §3.
§3. ZASADY KONKURSU
Konkurs trwa od 27 stycznia do 08 lutego (do godz. 23:59).
Aby wziąć udział w konkursie, należy w komentarzu pod postem konkursowym opublikowanym na profilu @cialozmienna:
podzielić się zdaniem, myślą lub fragmentem rozmowy z podcastu “Ciałozmienne rozmowy” z Katarzyną Błażejewską – Stuhr, które najbardziej zapadły Ci w pamięć
wskazać, dlaczego dana treść była dla Ciebie ważna lub wspierająca?
Link do podcastu: S01E02 O relacji z ciałem i odżywianiu, a nie o diecie
Każdy uczestnik może dodać jeden komentarz konkursowy.
Organizator wybierze 5 najbardziej poruszających odpowiedzi, które w jego ocenie najlepiej oddają ideę rozmowy, autentyczność przeżyć oraz wspierający charakter wypowiedzi.
Wyniki konkursu zostaną ogłoszone do 10 dni od zakończenia konkursu w komentarzu pod postem konkursowym lub w relacji na profilu @cialozmienna.
§4. NAGRODY
Nagrody (5 sztuk): książki „Poradnik pozytywnego jedzenia” autorstwa Katarzyny Błażejewskiej-Stuhr z autografem autorki.
Nagrody nie podlegają wymianie na ekwiwalent pieniężny ani zamianie na inne nagrody.
Organizator pokrywa koszty wysyłki nagród na terenie Polski.
Organizator zobowiązuje się do wysyłki nagród do 14 dni od dnia otrzymania danych adresowych od laureatów.
§5. PRZETWARZANIE DANYCH OSOBOWYCH
Administratorem danych osobowych uczestników konkursu jest Heima Studio Monika Majcher.
Dane osobowe uczestników (nazwa profilu na Instagramie, imię i nazwisko, adres do wysyłki) będą przetwarzane wyłącznie w celu:
przeprowadzenia konkursu,
wyłonienia zwycięzców,
kontaktu z laureatami,
realizacji wysyłki nagród.
Dane osobowe przetwarzane są zgodnie z art. 6 ust. 1 lit. b RODO.
Dane uczestników nie będą wykorzystywane w innych celach ani przekazywane podmiotom trzecim.
Dane będą przechowywane przez okres niezbędny do realizacji konkursu oraz wysyłki nagród.
Każdy uczestnik ma prawo dostępu do swoich danych, ich poprawienia, usunięcia lub ograniczenia przetwarzania.
Podanie danych osobowych jest dobrowolne, ale niezbędne do udziału w konkursie i otrzymania nagrody.
§6. POSTANOWIENIA KOŃCOWE
Wzięcie udziału w konkursie oznacza akceptację niniejszego regulaminu.
Organizator zastrzega sobie prawo do modyfikacji postanowień regulaminu w czasie trwania konkursu, o ile nie wpłynie to na pogorszenie warunków uczestnictwa.
W sprawach nieuregulowanych niniejszym regulaminem zastosowanie mają przepisy prawa polskiego.

Warszawa
Kraków
Poznań
Wrocław
Gdańsk
Lublin
Olsztyn

*Lista powstała na podstawie rekomendacji położnych. Nie jest to ranking, lecz zbiór sprawdzonych nazwisk, którym warto się przyjrzeć.

Monika Majcher

Zapraszam Cię do naszego pierwszego kobiecego kręgu. A czym w ogóle jest ten krąg? To 6 spotkań w bezpiecznej i wspierającej atmosferze. Będziesz na nich mogła posłuchać, doświadczyć i zrozumieć, co Twoje ciało mówi do Ciebie po porodzie.
Jesteś młodą mamą, szukasz miejsca do rozmowy i chwili dla siebie? To dobrze, bo po to właśnie tworzymy ten krąg. Pełne 6-etapowe wsparcie: ciało — zdrowie intymne — emocje — dieta — ruch — motywacja
Każde spotkanie prowadzi inna specjalistka, to pozwoli nam wejść w różne tematy związane ze zdrowiem; od zdrowia intymnego, przez ciało i ruch, dietę, aż po uważność na siebie.
Spotkania są w Warszawie, co tydzień we wtorki lub w środy.
HARMONOGRAM SPOTKAŃ
21.10 (wtorek)
JOGA I AKCEPTACJA CIAŁA — UWAŻNOŚĆ W PRAKTYCE
Maria Prokop — trenerka oddechu, instruktorka jogi — @mariaprokop_yoga
Spotkanie z jogą, które pozwoli Ci zatrzymać się na chwilę i wsłuchać w swoje ciało. Przez oddech i uważny ruch będziemy celebrować kobiecość, wzmacniać poczucie pewności siebie i odkrywać na nowo swoją seksualność. To czas dla Ciebie – na akceptację, czułość i zdrowie kobiecego ciała
29.10 (środa)
SIŁA KOBIECEGO CIAŁA PO PORODZIE
Pola Miecińska — fizjopołożna — @fizjopolozna
Ciało po porodzie potrzebuje troski, uważności i regeneracji. Podczas tego spotkania porozmawiamy o tym, jak wspierać siebie na nowym etapie życia – zarówno w zdrowiu intymnym, jak i w emocjach czy codziennym funkcjonowaniu. Będzie o bliskości, seksualności i akceptacji – o tym, jak na nowo zakochać się w sobie i odkryć, że Twoje ciało to Twoja siła.
04.11 (wtorek)
JAK SIĘ KARMIĆ MIŁOŚCIĄ?
Katarzyna Błażejewska-Stuhr — dietetyczka kliniczna i psychodietetyczka — @kach_blazejewska_dietetyk
To spotkanie o jedzeniu, które może być codziennym rytuałem troski o siebie.
Porozmawiamy o tym, jak odżywiać ciało z uważnością i czułością, bez presji i wyrzutów sumienia. Warsztat o karmieniu się miłością – poprzez smak, uważność i życzliwe podejście do samej siebie, które potem przekażemy dzieciom <3
12.11 (wtorek)
ZDROWIE INTYMNE JAKO JEDEN Z FILARÓW DOBREGO SAMOPOCZUCIA
Natalia Wawszczyk – fizjoterapeutka uroginekologiczna, Założycielka „Fizjo Pelvi” — @fizjopelvi
Delikatnie, ale otwarcie porozmawiamy o zdrowiu intymnym kobiet.
O nietrzymaniu moczu, obniżeniu narządów po porodzie czy bolesnym współżyciu – tematach, o których często się milczy. Dowiesz się, na jakie sygnały ciała zwrócić uwagę i jak zadbać o siebie, zanim pojawią się dokuczliwe dolegliwości. To spotkanie pełne praktycznych wskazówek, ale też czułości, szacunku i wzajemnego zrozumienia.
19.11 (środa)
TWOJE TEMPO, TWOJA DROGA — MAŁE KROKI DO WIELKIEJ ZMIANY
Agnieszka Kobus-Zawojska — multimedalistka olimpijska w wioślarstwie — @agnieszka.kobus.zawojska
Spotkanie o sile małych kroków i szukaniu własnego rytmu w macierzyństwie. Agnieszka opowie, jak łączy sportową dyscyplinę z codziennością mamy, dlaczego warto czasem odpuścić, robić mniej – ale regularnie – i jak dbać o swoje zdrowie psychiczne, ciesząc się każdym małym sukcesem.
25.11 (wtorek)
PROSTE, ALE NIE ŁATWE. O UWAŻNOŚCI NA ZDROWIE MENTALNE
Edyta Zawodna — psychoterapeutka, założycielka me4health i youbloom.pl – @zawodna_psycholog
Jak w prostych krokach budować równowagę i wewnętrzną siłę, które przenoszą się na każdą sferę życia. Jak wzmacniać swoją rezyliencję i zdrowe myślenie – energię do wszystkiego: ruchu, odżywiania, zdrowienia. Bo jesteśmy naczyniami połączonymi, które tworzą jedno zdrowie.
Dlaczego warto?
💛 Bo Twoje ciało zasługuje na uwagę, troskę i akceptację
💛 Bo spotkasz inne kobiety, które przechodzą podobną drogę – razem jest łatwiej
💛 Bo ekspertki pokażą Ci wiedzę i praktykę, którą możesz zastosować od razu
💛 Bo odzyskasz energię, radość i poczucie sprawczości
🔹 Krąg Kobiet (na żywo, Warszawa)
INFO ORGANIZACYJNE
🎯 Start cyklu: październik 2025
🎯 Spotkania odbywają się tydzień (we wtorki lub w środy, w godz. 18:30–20:30)
*
🎯 Grupa zamknięta – należy uczestniczyć w całym cyklu, bo każde spotkanie to część podróży.
🎯 Miejsce spotkań – Kamienica przy ul. Śniadeckich 17, w pobliżu Metra Politechnika
🎯 Koszt uczestnictwa – 1750,00 zł
📩 Zapisy i informacje: monika@cialozmienna.pl
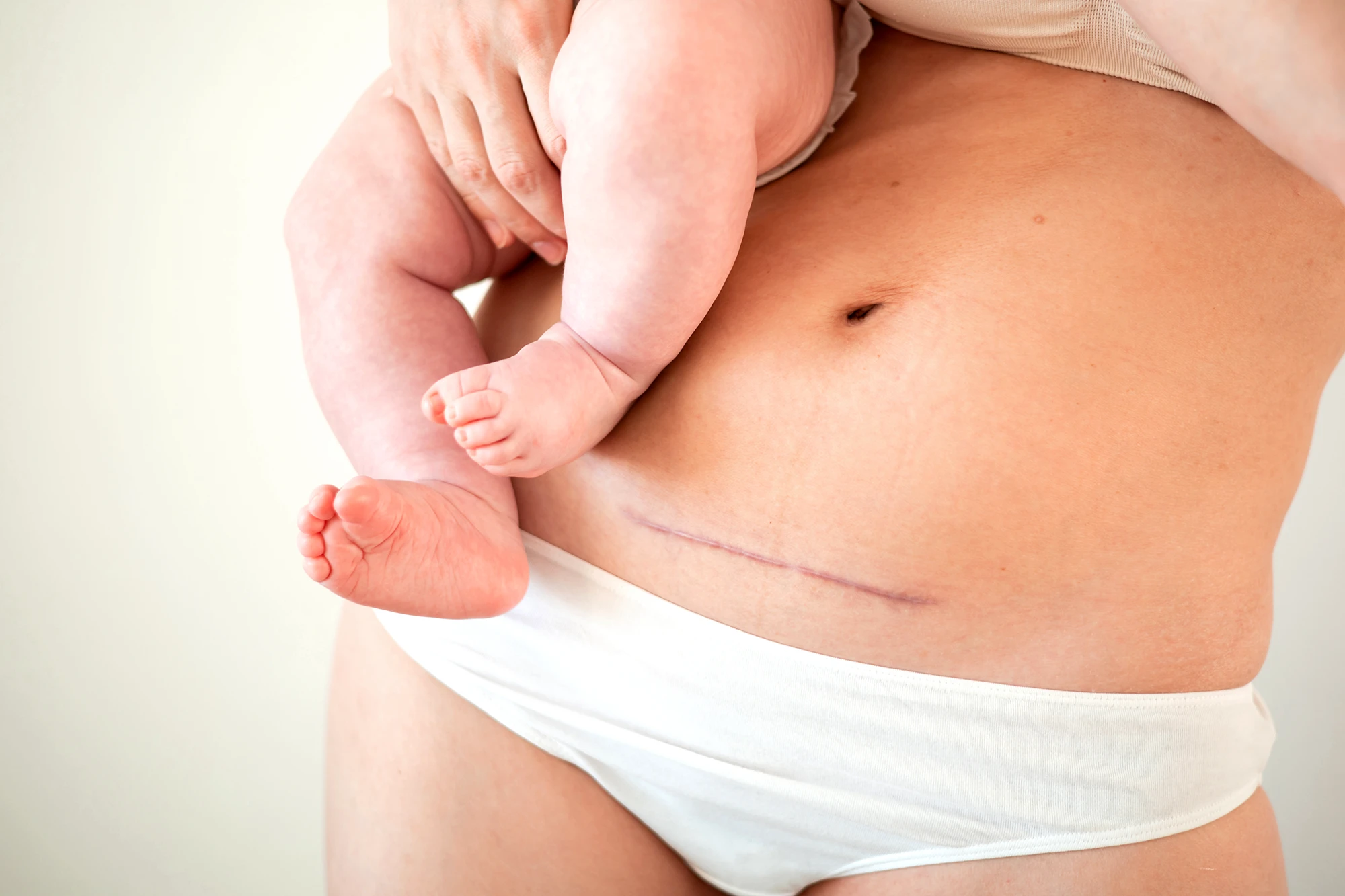
Małgorzata Buba
Cięcie cesarskie to zabieg chirurgiczny, polegający na rozcięciu powłok brzusznych oraz macicy, którego celem jest urodzenie dziecka. Blizna po cięciu cesarskim powstaje w wyniku nacinania skóry i tkanek podczas zabiegu operacyjnego. Na początku może być twardsza i bardziej widoczna, ale z czasem powinna zblednąć. Prawidłowa blizna jest płaska, niebolesna i cienka. Jeżeli jest wypukła, sztywna, mało ruchoma lub bolesna świadczy to o nieprawidłowościach.
Bliznę należy odpowiednio pielęgnować, aby przyspieszyć jej gojenie. Prawidłowa pielęgnacja blizny po cięciu cesarskim jest bardzo ważna, ponieważ nawet po kilku latach od zabiegu operacyjnego blizna, która ciągnie i boli, może wpływać na bóle stawów, trawienie czy nawet nietrzymanie moczu. Może być także przyczyną endometriozy, bolesnych miesiączek, problemów z zaplanowaniem kolejnej ciąży, bóli kręgosłupa i wielu innych dolegliwości.
Jak dbać o bliznę po cięciu cesarskim?
Pamiętaj, im wcześniej zaopiekujesz się swoją blizną po cięciu cesarskim , tym mniejsze ryzyko jej ograniczonej ruchomości, elastyczności lub dolegliwości bólowych.

Natalia Barska
Połóg to czas przemian. Przemian, z którymi czasem mamy trudną relację. Zmienia się nasze ciało – już w ciąży było inne – teraz nie tylko nie wraca nagle do stanu jaki pamiętamy i o jakim marzymy ale wymaga cierpliwości, troski i zaopiekowania tak samo jak wymaga tego od nas maleńki noworodek.

Zmiany dzieją się tak samo intensywnie w naszej psychice – naturalnie po urodzeniu dziecka i łożyska dochodzi w organizmie kobiety do szoku hormonalnego, który odzwierciedla się w samopoczuciu już od pierwszych dni po porodzie.
Przychodzi czas deprywacji snu, który również odbija się na naszym samopoczuciu a obowiązki i odpowiedzialność za drugiego człowieka z jaką się spotykamy jest przeogromna.
Mówi się pięknie, że w połogu rodzi się w nas matka, ale czy przychodzi to łatwo?
Kryzys tożsamości dotyka nas naturalnie w okresie dojrzewania, kiedy staramy się zdefiniować własne „ja”. Ten niełatwy czas jest niczym innym jak trudnością ze zdefiniowaniem siebie, poczucia własnej wartości oraz sensu naszego życia.
To samo coraz częściej dotyka nas w momencie urodzenia dziecka. Trudno nam z dnia na dzień odpowiedzieć samej sobie na podstawowe pytania. Dynamika tych zmian powoduje często niepokój lub stres bo zmienia się absolutnie wszystko tak naprawdę w jeden dzień. Najczęściej pojawiające się pytania w głowie to:
Jak ja sobie poradzę?
Czy będę dobrą matką?
Czy już jestem dobrą matką?
Czy starczy mi sił na to wszystko?
Czy na pewno jestem gotowa na takie zmiany?
Co będzie z moją pracą?
To czego potrzebujemy w tym czasie to zrozumienie i wsparcie – dobrze rozegrany i przeżyty kryzys prowadzi nas w dobre miejsce – buduje nas na nowo z zupełnego rozsypania.
Pamiętaj, że Twoje najbliższe otoczenie potrafi jak nikt inny dostrzec pierwsze niepokojące sygnały, na przykład gdy Twój nastrój po porodzie nie wraca do dobrego stanu albo wręcz się pogarsza.
Aby uniknąć niepotrzebnego stresu możesz przygotować się na połóg jeszcze w ciąży:
Warto zgromadzić w okół siebie kobiety, które podobnie jak ty spodziewają się dziecka.
Korzystaj z kręgów kobiet – jest to coraz popularniejsza forma spotkań dla kobiet organizowana przez doule lub położne.
Zbierz w jednym miejscu sprawdzone kontakty do specjalistów, takich jak położna, doradca laktacyjny, psycholog, lekarz psychiatra, fizjoterapeuta uroginekologiczny.
W razie potrzeby działaj! Korzystaj ze wsparcia jakie oferuje Ci otoczenie! Ćwicz umiejętność sięgania po pomoc od osób Ci najbliższych. Rozmawiaj, pytaj, rozwiewaj wątpliwości.
Kryzys tożsamości w połogu nie jest złym zjawiskiem – to czas kiedy znika życie, które znałaś do tej pory, pojawia się nowe, którego nie potrafisz jeszcze rozpoznać i określić – dlatego daj sobie czas na zapoznanie i nie wstydź się, gdy przyjdzie potrzeba sięgnięcia po profesjonalną pomoc.

Wiedza o własnym ciele to podstawa zdrowia, pewności siebie i świadomej seksualności. Niestety, wiele osób – zwłaszcza kobiet – dorasta bez dokładnego poznania swojej anatomii intymnej. Tematy związane z ciałem bywają tabuizowane, a edukacja seksualna często jest bagatelizowana i pomijana. Dlatego warto wziąć sprawy – i lusterko – w swoje ręce. To nie tylko naturalne, ale przede wszystkim potrzebne.
Dlaczego warto poznać swoje ciało?
Świadomość własnego ciała pozwala lepiej dbać o zdrowie, rozpoznawać niepokojące objawy, a także czerpać więcej satysfakcji z życia seksualnego. Wiedząc, gdzie znajdują się poszczególne części anatomiczne, łatwiej zauważysz zmiany, infekcje czy objawy chorób, które warto skonsultować ze specjalistą. To również sposób na odzyskanie kontroli nad własnym ciałem i seksualnością – bez wstydu, bez lęku, z empatią wobec siebie.

Jak się do tego zabrać?
Zacznij od spokojnego, prywatnego miejsca – najlepiej w łazience lub sypialni. Przygotuj lusterko i usiądź w wygodnej pozycji – np. oparta o poduszki, z lekko rozchylonymi nogami. Upewnij się, że masz dobre oświetlenie. Nie spiesz się. Spójrz z ciekawością, nie oceniaj. Twoje ciało to część ciebie, zasługuje na uwagę i troskę.
Co zobaczysz?
W lusterku zobaczysz zewnętrzne narządy płciowe, które nazywamy sromem. Wbrew powszechnej opinii, srom to nie to samo co pochwa – pochwa to jedynie jeden z elementów znajdujących się wewnątrz.
Oto podstawowe struktury, które warto rozpoznać:
Normalność ma wiele kształtów
Nie istnieje jedno „właściwe” czy „normalne” wyglądanie sromu. Różnice w kolorze, kształcie, wielkości warg sromowych są całkowicie naturalne. Porównywanie się z obrazami z internetu – często przefiltrowanymi, retuszowanymi lub chirurgicznie zmienionymi – może prowadzić do niepotrzebnych kompleksów. Pamiętaj: twoje ciało jest normalne i unikalne.
Możemy, ale nie musimy dodać na koniec tekstu:
Kiedy warto skonsultować się z lekarzem?
Regularne samopoznanie ciała pozwala szybciej wychwycić niepokojące zmiany. Skontaktuj się z ginekologiem, jeśli zauważysz:
Poznanie ciała to akt troski
To, że przyjrzysz się swojej anatomii, nie oznacza nic złego ani wstydliwego. To gest troski o zdrowie i akceptację. Im lepiej poznasz swoje ciało, tym większą będziesz mieć nad nim kontrolę – zarówno w codziennym życiu, jak i w kontaktach intymnych.

Monika Aleksy–Polipowska
Pod względem anatomicznym skóra jest jednym z największych narządów ludzkiego organizmu. Jej powierzchnia wynosi około 2m2,, natomiast masa stanowi 15% masy całego ciała. Stanowi naturalną barierę ochronną przed szkodliwymi czynnikami zewnętrznymi. Skóra jest pierwszą linią obrony naszego organizmu przed infekcjami, promieniowaniem UV i uszkodzeniami mechanicznymi. Pamiętaj, że zdrowa skóra to nie tylko kwestia estetyki, ale przede wszystkim odznaka dobrego stanu zdrowia.
Odpowiednia pielęgnacja i profilaktyka przeciwnowotworowa mogą znacząco ograniczyć ryzyko zmian skórnych, w tym szczególnie groźnego nowotworu skóry jakim jest czerniak.

Zbliżające się słoneczne dni, czas urlopów i wyjazdów wakacyjnych zobowiązują nas medyków do promowania edukacji na temat właściwej pielęgnacji skóry i profilaktyki przeciwnowotworowej. Prognozy Światowej Organizacji Zdrowia wskazują, że w latach 2020-2040 liczba zachorowań na ten nowotwór skóry znacząco wzrośnie. Czujność pacjentów, lekarzy i pielęgniarek pozwala na wczesne wykrycie zmian, co zwiększa szanse na pełne wyleczenie.
Zmiany skórne mogą mieć różny charakter – od łagodnych brodawek, znamion, przebarwień po zmiany nowotworowe, prowadzenie regularnej samoobserwacji pozwala na wczesne wykrycie niepokojących sygnałów. Najgroźniejszym nowotworem rozwijającym się głównie na skórze jest czerniak. Choć stanowi 1% wszystkich nowotworów, odpowiada za ponad 80% zgonów związanych z nowotworami skóry. Według danych GLOBOCAN, w 2020 r. odnotowano 325 000 nowych przypadków czerniaka, co stanowiło 1,7% wszystkich nowotworów na świecie. W tym samym okresie na czerniaka zmarło 57 000 osób. W Polsce każdego roku diagnozuje się około 2500-3000 nowych przypadków na czerniaka. Niestety, u około 1500 osób wykrywany jest on w stadium zaawansowanym, co znacząco pogarsza rokowanie. Statystyki są niepokojące – liczba zachorowań na czerniaka w Polsce podwaja się co 10 lat.
Jakie działania obejmuje profilaktyka przeciwnowotworowa?
Podstawą profilaktyki jest regularna obserwacja własnego ciała oraz szybkie reagowanie na wszelkie zmiany niepokojące zmiany.
W Polsce, nie istnieją ogólnokrajowe programy przesiewowe dotyczące czerniaka złośliwego, zamiast tego realizowane są kampanie edukacyjne, które mają na celu zwiększenie świadomości społecznej.
Istotnym elementem skutecznej profilaktyki przeciwnowotworowej jest regularne stosowanie ochrony przeciwsłonecznej, niezależnie od pory roku.
Światło UV wpływa na naszą skórę zarówno pozytywnie, jak i negatywne. Negatywne skutki najczęściej są wynikiem nadmiernej ekspozycji na słońce. Najczęstsze negatywne skutki promieniowania UV to przede wszystkim względy kosmetyczne jak szybsze starzenie się skóry, przesuszenie skóry, nasilenie trądziku różowatego oraz pojawienie się przebarwień. Dodatkowo zwiększa ryzyko rozwoju nowotworów skóry.
Długotrwała ekspozycja na intensywne promienie słoneczne może prowadzić również do uszkodzenia wzroku. Mimo, że słońce wspiera syntezę witaminy D, kluczowej dla prawidłowej odporności, nadmiar promieniowania UV może osłabić działanie układu immunologicznego. W efekcie stajemy się bardziej podatni na infekcje.
Codzienna pielęgnacja, odpowiednie nawodnienie organizmu oraz zrównoważona dieta korzystnie wpływają na kondycję skóry, wspierajęc jej regeneracją i odporność.
Amerykańskie Towarzystwo Onkologiczne (ACS)zaleca, unikanie słońca w godzinach największego natężenia, między (10.00-16.00), a także noszenie nakrycia głowy i odpowiedniej odzieży oraz stosowanie kremów z filtrem UV. Kremy przeciwsłoneczne powinny mieć szerokie spektrum działania i współczynnik ochrony przeciwsłonecznej wynoszący co najmniej 30. Filtry te powinny być dobrze tolerowane przez skórę, antyalergiczne, wodoodporne, odporne na ścieranie a przede wszystkim skuteczne w ochronie przed poparzeniami słonecznymi.
Ważnym elementem profilaktyki nowotworów skóry, zwłaszcza czerniaka, są badanie przesiewowe oraz regularne kontrole znamion u dermatologa. Jest to szczególnie istotne w przypadku osób z obciążeniem rodzinnym, predyspozycjami genetycznymi, jasną karnacją oraz licznymi znamionami barwnikowymi.
Regularne wizyty u dermatologa powinny na stałe zagościć w naszych kalendarzach. Przynajmniej raz do roku warto przeprowadzić profesjonalną kontrolę i ocena znamion na skórze. Pozwala to nie tylko zapobiec poważnym powikłaniom, ale także w porę wykryć i wdrożyć właściwe postępowanie terapeutyczne.
Pamiętaj! Dając o zdrową skórę, dbasz o swoje zdrowie!

Małgorzata Drężek - Skrzeszewska
Czas po porodzie to okres wielu zmian – zarówno fizycznych, emocjonalnych, jak i relacyjnych. Dla wielu kobiet powrót do seksualności, bliskości z partnerem i akceptacji własnego ciała nie następuje od razu. To naturalne i zupełnie normalne. Seksualność nie zaczyna się od ciała, ale od głowy – a regeneracja po porodzie obejmuje nie tylko gojenie fizyczne, ale i odbudowę emocjonalną.
Seksualność po porodzie – nie tylko akt, ale relacja i emocje
Seksualność to nie tylko współżycie fizyczne – to także potrzeba bliskości, dotyku, rozmowy, troski i wzajemnego szacunku. Po porodzie wiele kobiet zauważa, że zmieniło się ich podejście do cielesności – ciało stało się narzędziem dawania życia, a nie tylko źródłem przyjemności. Seksualność kobiety po porodzie może przez pewien czas być „uśpiona” – i to jest w porządku.

Co wpływa na spadek zainteresowania seksem po porodzie?
Akceptacja ciała – nowa definicja piękna
Po porodzie ciało się zmienia: mogą pojawić się rozstępy, luźniejsza skóra, zmiany w kształcie piersi czy blizna po cesarskim cięciu. To nie są „defekty” – to świadectwa siły i macierzyństwa. Kobiety, które uczą się patrzeć na swoje ciało z łagodnością i wdzięcznością, łatwiej odzyskują pewność siebie w relacji intymnej.
Jak wspierać akceptację ciała?
Bliskość – nie tylko seksualna
Wzmacnianie relacji partnerskiej po porodzie nie musi zaczynać się od seksu. Wspólne chwile, czułość, rozmowy, drobne gesty troski budują fundament pod powrót do intymności.
Formy bliskości:
Hormony, mózg i seksualność – co mówią badania?
Badania wskazują, że poziom hormonów (szczególnie prolaktyny, oksytocyny i estrogenów) silnie wpływa na libido i zdolność do odczuwania przyjemności. Karmienie piersią wiąże się z wyższym poziomem prolaktyny, która może tłumić popęd seksualny, ale jednocześnie podnosi oksytocynę – hormon więzi i przywiązania.
Według badań opublikowanych w „Journal of Sexual Medicine” (2021), kobiety wracają do pełnej aktywności seksualnej przeciętnie między 6. a 12. tygodniem po porodzie, ale satysfakcja seksualna w pełni stabilizuje się nawet po kilku miesiącach – i zależy bardziej od dobrostanu psychicznego, komunikacji z partnerem i samoakceptacji, niż tylko od fizycznych uwarunkowań.
Pamiętaj: masz prawo czuć się tak, jak się czujesz!
Nie musisz „wracać do formy” ani „do seksu” w tempie narzucanym przez otoczenie. Każda kobieta ma prawo przeżywać swoją seksualność po porodzie w indywidualny sposób. Jeśli jednak odczuwasz lęk, ból lub długotrwałe trudności w relacji z partnerem – nie wahaj się skorzystać z pomocy specjalisty: położnej, seksuologa, psychologa.
Twoje ciało, Twoje tempo, Twoje potrzeby – zasługujesz na troskę, wsparcie i czułość!!!
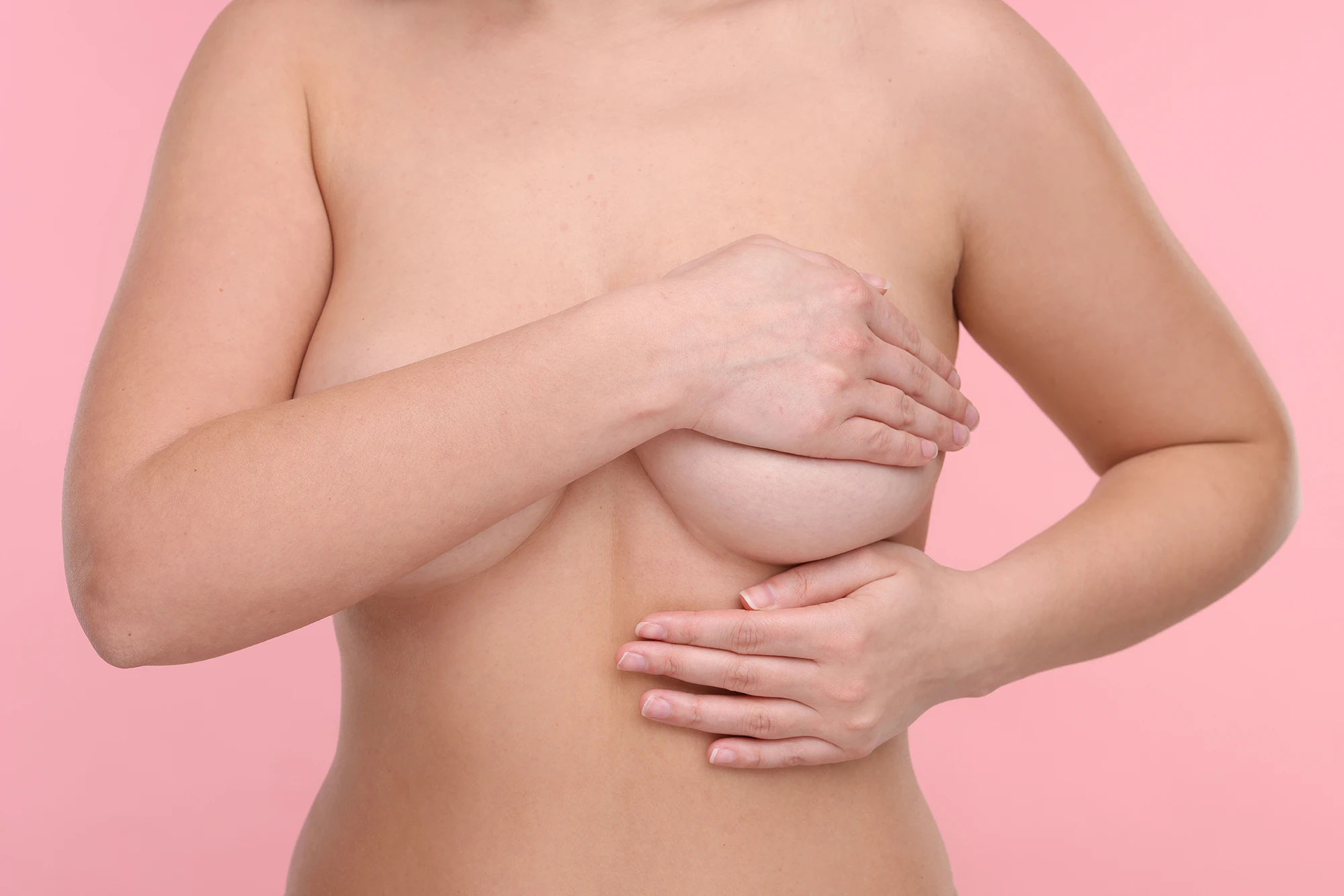
Małgorzata Buba
Profilaktyka zdrowotna to wszelkie działania mające na celu zapobieganie chorobom, poprzez ich wczesne wykrycie i leczenie.
Ciąża to wyjątkowy okres w życiu kobiety, podczas którego w jej organizmie zachodzi wiele zmian. Ich celem jest przystosowanie się organizmu do donoszenia ciąży i urodzenia zdrowego dziecka. Należy jednak pamiętać, że nowotwory piersi mogą pojawić się w każdym okresie życia, także w okresie rozrodczym. Zwiększa się liczba kobiet, u których w trakcie ciąży lub niedługo po porodzie rozpoznawany jest rak piersi. Niestety, jest on diagnozowany nawet 7 miesięcy później niż u kobiet nie będących w ciąży, ponieważ jest najtrudniejszym w rozpoznaniu nowotworem w czasie ciąży. Często oceniany jest jako zmiana hormonalna, która jest fizjologią w czasie ciąży. Profilaktyka ma tutaj ogromne znaczenie, ponieważ wcześnie wykryty rak piersi jest uleczalny w 95%.
Samobadanie piersi to podstawowa profilaktyka raka piersi. Wykonywać powinny je wszystkie kobiety, bez względu na wiek. Kobiety, które miesiączkują – w pierwszej fazie cyklu, natomiast kobiety w ciąży wybierają do badania jeden dzień w miesiącu.
Samobadanie składa się z dwóch etapów: obserwacji piersi – która umożliwia poznanie budowy własnych piersi i niepokojących zmian jakie w nich mogą wystąpić oraz badania palpacyjnego. Dobrze, aby miejsce do badania było ciche, ciepłe, z lustrem i dobrym oświetleniem.
Jak zbadać piersi w praktyce?
Rozpoczynamy od obserwacji piersi przed lustrem, w pozycji z opuszczonymi rękoma, następnie z uniesionymi za głowę i opartymi na biodrach. Objawy, które mogą zaniepokoić to:
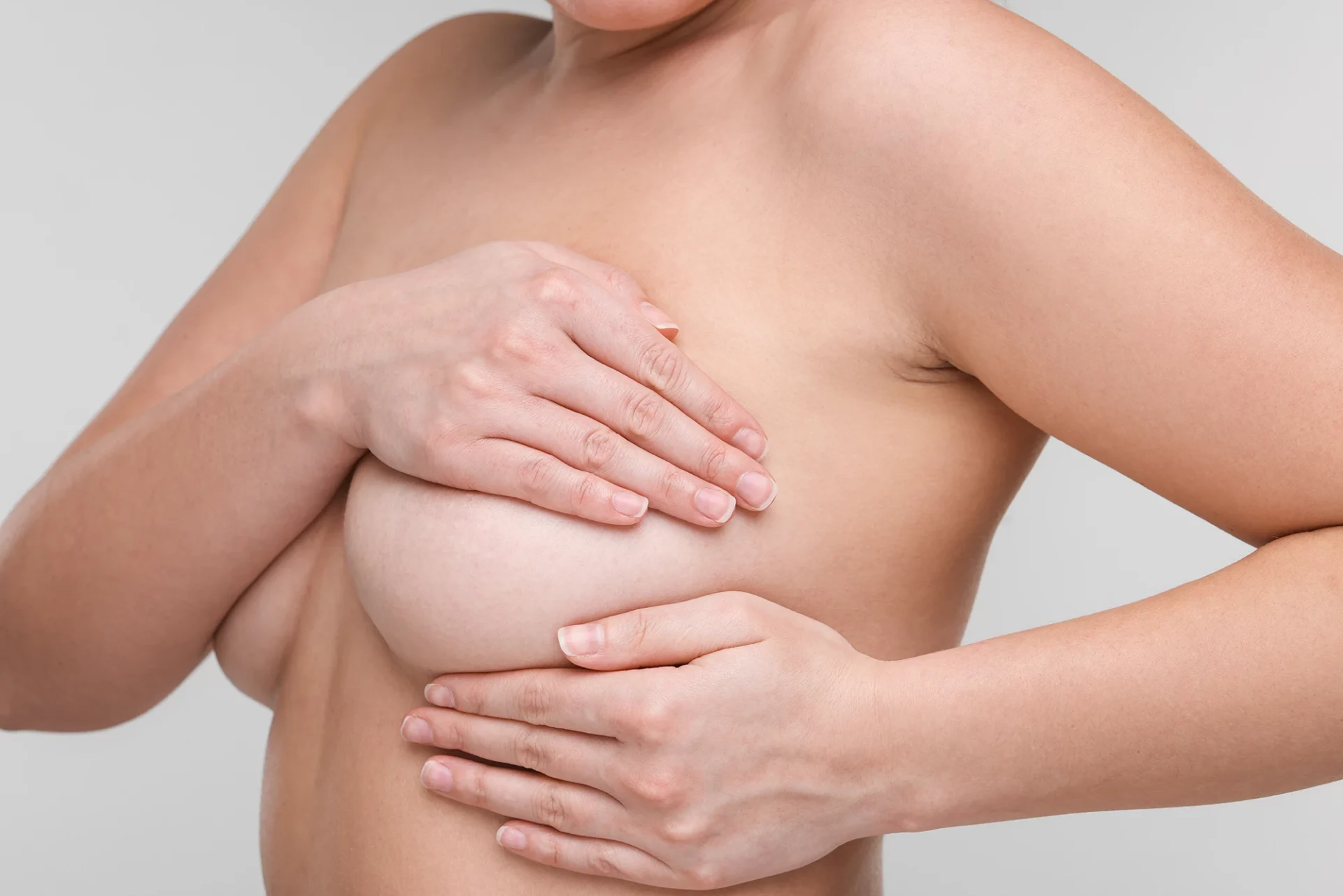
Badanie dotykiem powinno przeprowadzać się w dwóch pozycjach – stojącej i leżącej, ponieważ wraz z ułożeniem ciała zmienia się kształt piersi, guzek może być wyczuwalny tylko w jednej pozycji ciała, np. leżącej. Badanie palpacyjne wykonujemy trzema środkowymi palcami, zataczając małe kółka. Badanie powinno się przeprowadzić bardzo dokładnie, nie pomijając żadnego fragmentu. Zbadaj również doły pachowe, węzły chłonne oraz doły nad – i podobojczykowe. Po zakończeniu badania jednej piersi, należy zmienić rękę za głową i rozpocząć badanie drugiej, w ten sam sposób.
Zalecenia ekspertów Polskiego Towarzystwa Chirurgii Onkologicznej, Polskiego Towarzystwa Onkologicznego i Polskiego Towarzystwa Ginekologów i Położników:
Należy pamiętać, że nie ma przeciwskazań do wykonywania USG piersi również w trakcie laktacji. Jeśli mama karmiąca wyczuwa guzek lub niepokoi ją wygląd piersi, powinna iść na badanie, a nie czekać do zakończenia karmienia. Profilaktyka jest bardzo ważna!

Natalia Wawszczyk
Czy kropelkowanie moczu w czasie kaszlu, kichania czy podskoków brzmi znajomo ?
Myślisz, że skoro urodziłaś dziecko to „tak już musi być” ?
Pewnie wydaje Ci się, że ten wstydliwy temat tylko Ciebie dotyczy ? Nic bardziej mylnego. Problemem nietrzymania moczu nie są dotknięte tylko osoby starsze. Z danych epidemiologicznych wynika, że co trzecia kobieta po 35 roku życia zmaga się z różnymi formami nietrzymania moczu. Niejednokrotnie temat dotyczy też kobiet, które nie były w ciąży i nastolatek. Faktycznie poród drogami natury zwiększa ryzyko jego wystąpienia, ale wśród pacjentek zdarzają się też panie, które urodziły przez cesarskie cięcie. Już sama ciąża wiąże się z ryzykiem wystąpienia tej dolegliwości.
Wysiłkowe nietrzymanie moczu najczęściej pojawia się niewinnie, zaczyna się od kropelkowania w czasie czynności, gdzie nasilona jest praca tłoczni brzusznej np. kaszel, śmiech. Z czasem te ilości się zwiększają, zaczynamy nosić wkładki, podpaski. Unikamy aktywności fizycznej, bo obawiamy się kompromitacji, że ktoś zobaczy plamę na spodniach podczas ćwiczeń.

Innym, również powszechnym problemem jest częste chodzenie do toalety. Niektórym z nas zdarza się popuścić mocz w drodze do toalety, bo niemożliwym jest spokojne dotarcie do niej. W towarzystwie czujemy skrępowanie nagminnymi wizytami w wc.
Na spokojnie przyjrzyj się swoim codziennym zachowaniom:
– czy odwiedzasz toaletę częściej niż co 3 godziny w ciągu dnia a może kilkukrotnie w ciągu nocy ?
– czy oddajesz małe ilości moczu i często towarzyszy temu uczucie parcia na pęcherz ?
– po oddaniu moczu masz wrażenie, że nie do końca pęcherz został opróżniony ?
Jeśli przytaknęłaś na jedno z powyższych pytań warto zweryfikować czy za ten stan rzeczy nie odpowiada któraś z dysfunkcji uroginekologicznych. Należy jednocześnie wykluczyć występowanie zapalenia pęcherza, które ma podobne objawy.
Przez lata wielokrotnie powtarzano nam, że należy zaakceptować taki stan rzeczy. Czy jednak powinnyśmy traktować to jako normę ? Fakt, że ciało kobiety zmienia się w czasie i w związku z pełnioną rolą matki nie oznacza, że mamy godzić się na obniżenie jakości życia.
Dzisiaj, dzięki dostępowi do fizjoterapii uroginekologicznej można nie tylko dowiedzieć się jak prawidłowo ćwiczyć mięśnie dna miednicy, ale też wiedz, że mamy do dyspozycji szereg narzędzi m. in. takich jak elektrostymulacje mięśni dna miednicy (dla tych kobiet, które nie potrafią, nie są w stanie prawidłowo ich ćwiczyć), trening biofeedback (przydatny gdy n.p. potrafisz zrobić silny skurcz, ale nie czujesz momentu relaksacji i potrzebujesz wykorzystać wizualizacje do tego, by świadomie angażować mięśnie) czy różnego rodzaju tampony podpierające, które pozwalają nam na bycie aktywną i chronią bieliznę przed zawilgoceniem. Specjalistka podczas konsultacji uroginekologicznej dobierze właściwe metody odpowiednie do Twojego problemu.

Katarzyna Wawrzycka
W ciąży wiele kobiet zadaje sobie pytanie: „Czy mogę ćwiczyć?”, „Czy ruch nie zaszkodzi dziecku?”, „Jakie formy aktywności są w tym czasie bezpieczne?”. Przez lata wokół tego tematu narosło sporo mitów, które dziś – dzięki aktualnym rekomendacjom medycznym – można rozwiać.
Zarówno Polskie Towarzystwo Ginekologów i Położników, jak i Polskie Towarzystwo Medycyny Sportowej, w swoich najnowszych zaleceniach z 2023 roku podkreślają jednoznacznie: aktywność fizyczna w niepowikłanej ciąży jest zalecana jako kluczowy element stylu życia wspierający prawidłowy przebieg ciąży oraz zmniejszający częstość występowania powikłań w czasie jej trwania.

Zalecenia mówią o co najmniej 150 minutach umiarkowanej aktywności tygodniowo, rozłożonej na minimum 3 dni. Aktywność powinna być dopasowana do etapu ciąży, wcześniejszego poziomu sprawności oraz codziennego samopoczucia.
Kobiety aktywne przed ciążą mogą kontynuować swoje treningi, wprowadzając niezbędne modyfikacje. Dla osób wcześniej nieaktywnych zaleca się łagodne rozpoczęcie od krótkich, 15 minutowych, sesji o niskiej intensywności i stopniowe ich wydłużanie.
Regularna aktywność w ciąży wspiera zdrowie fizyczne i psychiczne. Zmniejsza ryzyko cukrzycy ciążowej, nadciśnienia i nadmiernego przyrostu masy ciała, a także łagodzi dolegliwości bólowe, zwłaszcza w obrębie kręgosłupa.
Poprawia jakość snu, reguluje napięcie nerwowe i wspiera prawidłową pracę układu krążenia. Ruch wpływa także korzystnie na przebieg porodu i przyspiesza powrót do formy po urodzeniu dziecka.
Zgodnie z aktualną wiedzą medyczną, nie zaleca się rutynowego „leżenia w łóżku” jako strategii ochrony ciąży. Taka praktyka może prowadzić do powikłań – m.in. zakrzepicy, demineralizacji kości czy spadku wydolności organizmu.
Co ważne, brak jest dowodów na skuteczność ograniczania aktywności w zapobieganiu przedwczesnemu porodowi. Wręcz przeciwnie – zalecanie leżenia może być dziś uznane za nieetyczne. Ruch w ciąży nie jest zagrożeniem – to narzędzie terapeutyczne i wspierające.
Zalecane formy aktywności obejmują:
Każdy trening powinien być dopasowany do możliwości i potrzeb kobiety. Dla bezpieczeństwa zaleca się unikanie sportów kontaktowych, aktywności z ryzykiem upadku oraz trudnych technicznie form ruchu, jeśli nie były wcześniej praktykowane.
Ciąża to nie czas na rezygnację z ruchu – to moment, w którym warto wspierać swoje ciało poprzez świadomą i odpowiednio dobraną aktywność fizyczną. Ruch poprawia komfort codziennego funkcjonowania, zwiększa poczucie sprawczości i realnie wspiera zdrowie – zarówno matki, jak i dziecka.
Zamiast pytać: „czy mogę ćwiczyć?”, zadaj sobie pytanie:
„Jaki ruch będzie dziś najbardziej wspierający dla mnie i mojego ciała?”
Źródło:

Małgorzata Buba
Poranione i bolesne brodawki mamy podczas przystawiania dziecka do piersi są jedną z przyczyn rezygnacji z karmienia piersią w pierwszych tygodniach po porodzie. A przecież karmienie piersią nie powinno być bolesne!
Na początku okresu karmienia bolesność brodawek może być fizjologiczna, najprawdopodobniej wywołana zmianami hormonalnymi, jakie zachodzą u kobiety po porodzie. Jednak najczęstszą przyczyną poranionych i bolesnych brodawek w okresie karmienia jest nieprawidłowa technika przystawiania noworodka do piersi.
Objawom poranionych brodawek towarzyszy ból podczas przystawiania i między karmieniami, brodawki są zaczerwienione, mogą krwawić. Mama czuje lęk przed przystawieniem swojego dziecka do piersi.

Jak możemy pomóc mamie? Ważne, aby kobieta otrzymała profesjonalne wsparcie od położnej, która często jest również Certyfikowanym Doradcą Laktacyjnym. Położna zbada piersi, oceni mechanizm ssania, nauczy mamę prawidłowej techniki przystawiania dziecka do piersi, oceni także, czy nie istnieje inna przyczyna poranionych brodawek, np. grzybica brodawki czy zakażenie bakteryjne.
Co jeszcze może robić mama, aby wyleczyć poranione brodawki?
Dobra technika karmienia, pozytywne nastawienie mamy do laktacji i zastosowane metody likwidacji dolegliwości, powinny doprowadzić do wygojenia się brodawek w ciągu kilku dni.